рак грлића материце
Синоними у ширем смислу
Синоними у ширем смислу: рак улаза у материцу, рак материце
Енглески језик: рак грлића материце / рак грлића материце
дефиниција
Овај тумор / рак је други најчешћи тумор код жена након рака дојке. 20% свих нових карцинома је карцином грлића материце (Рак грлића материце).
Верује се да је узрок рака грлића материце изазван вирус брадавице (Људски папилома вируси) се активира.
Прочитајте више о овој теми овде: Хумани папилома вирус (ХПВ)

ХПВ вирус
ХПВ вируси припадају породици Папилломавиридае. Ови ДНК вируси који нису у овојници никако нису исти. Постоји преко 100 различитих врсташто може покренути различите клиничке слике. Спектар могућих болести креће се од бенигних брадавица до малигних карцинома попут карцинома грлића материце или рака пениса.
Један разликује тзв Низак ризик-Врсте, они укључују ХПВ типове 11 и 6, од Висок ризик-Вируси, на које на пример врсте 16, 18 и 33 припадати. Вируси високог ризика могу довести до развоја малигних болести гениталног подручја, попут рака грлића матернице, пениса / вулве и аналних карцинома. Али ови вируси такође могу изазвати рак уста и грла.
Вируси ниског ризика погодују развоју бенигних брадавица.
Тхе преношење одвија се углавном путем Сексуални однос уместо. Кондоми не штите поуздано од инфекције, јер је контакт с кожом довољан за пренос. Вирус остаје у организму након инфекције и може да доведе до болести након неколико година. Међутим, инфекција такође може да оздрави, нарочито код младих жена.
Појава у популацији (епидемиологија)
Од Рак грлића материце (рак грлића материце) снага 20% малигних карцинома код жена. Некада је био један од најчешћих карцинома.
Данас то ради око пола милиона жена широм света рак на друго најчешће место малигних тумора.
Сваке године се дода десетак до двадесет нових случајева мање од 100.000 становника у Савезној републици Немачкој. Учесталост појаве највећа је у доби између 35 и 60 година. Прелиминарне фазе могу се појавити у млађој доби.
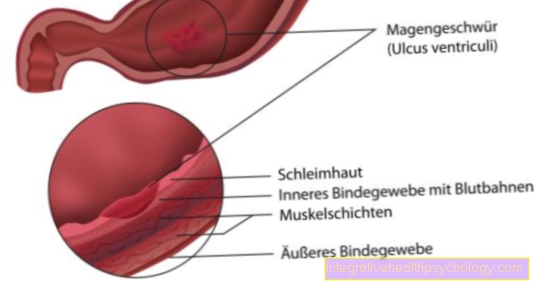
Анатомија и хистологија

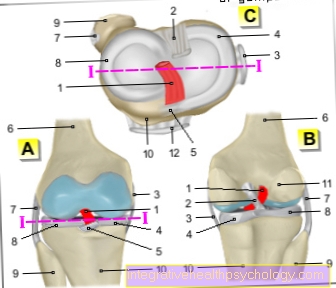
- Утерус -
матерница - Матерни врх -
Фундус утери - Облога материце -
Слузница тунице - Шупљина материце -
Цавитас утери - Поклопац перитонеума -
Туница сероса - Цервик -
Остиум утери - Тело материце -
Цорпус утери - Сужавање материце -
Истхмус утери - Прекривач - вагина
- Цервик - Цервик утери
- Јајник - Јајник
- Јајоводи - Туба матернице
Преглед свих Др-Гумперт слика можете пронаћи на: медицинске илустрације

- Утерус - матерница
- Матерни врх - Фундус утери
- Облога материце -
Слузница тунице - Шупљина материце - Цавитас утери
- Поклопац перитонеума - Туница сероса
- Цервик - Остиум утери
- Тело материце - Цорпус утери
- Сужавање материце - Истхмус утери
- Прекривач - вагина
- Пубичног састава -
Пубичног састава - Мокраћна бешика - Весица уринариа
- Ректум - Ректум
Од грлића материце излази из вагине (вагина) Део материце који води у тело материце. Део овог грлића који стрши у вагину (тј. Одсек даље од тела материце познат је као портио и најчешће место порекла рак грлића материце.
Природне промене на слузници грлића материце током полне зрелости су одговорне за то: под хормонском контролом, цервикална слузница (која садржи мале жлезде које формирају антибактеријски ефикасну слуз) према вагини, како би се заштитила од инфекција које расту.
Прије пубертета вагину прекривају само равне, сложене површинске ћелије (тзв. Сквамозни епител). Због тога Процеси преуређења је Слузница предњег грлића матернице (део, види горе), посебно осетљив на бактеријски, механички, и.а. Подстицаји.
Стога честе упале погодују развоју тумора на основу претходно оштећених ћелија.
Различита претходна оштећења (резимирана као цервикална интраепителна неоплазија, укратко ЦИН, тј. Као нове формације грлића материце ограничене на површинску ћелијску структуру и подељена у нивое од И до ИИИ у зависности од обима ћелијске промене) у почетку не расту у околно ткиво ( = инвазивни раст), али може се открити прегледом бриса и колпоскопијом (видети доле)
Корен

Тачно порекло рака грлића материце није познато детаљно. Међутим, према тренутним сазнањима, болест је пример рака који је изазвао вирус.
Опсежна испитивања показала су да је инфекција хуманим папилома вирусом (ХПВ) предуслов за болест. Вирус се преноси полним односом. Два од отприлике 200 различитих врста хуманог папилома вируса (ХПВ) представљају посебно висок ризик (типови 16 и 18); на друге врсте вируса (типови 6 и 11) су нпр. Гениталне брадавице гениталних органа (тзв. цондилома ацумината).
Људски папилома вируси су у најширем смислу вируси који узрокују брадавице на кожи.
Инфекција хуманим папилома вирусом није нужно повезана са карциномом грлића материце. Тела само-излечивањем спречавају избијање болести у око 80% свих заражених вирусом.
Лоша хигијена и честе промене партнера повећавају вероватноћу оболевања, док обрезивање мушкараца и без детета смањују ризик.
Више о томе прочитајте под: Јесу ли гениталне брадавице заразне?
Симптоми и знакови рака грлића материце
Симптоми се ретко јављају у почетку. Понекад исцједак који мирише на слатко Споттинг (посебно након сексуалног контакта) прве индикације за а рак грлића материце бити. У поодмаклој фази тумор се шири даље у зид материце, као и у вагину, зид карлице, ректум (ректум) и апарат за држање везивног ткива матернице у карлици (тзв. параметриа).
Насеља (Метастазе) тумора се у почетку могу ширити преко лимфног система, касније такође и преко урањања у крвне судове јетра, мозак, плућа и кост (такозване хематогене метастазе, тј. таложење на крвотоку) што резултира јаким боловима.
дијагноза

Годишњи здравствени прегледи препоручују се од 20. године живота, јер инфекција вирусом који изазива рак може се појавити врло рано. Откривање прекурсора рака могуће је прегледом бриса.Ћелије добијене на овај начин су обојене за визуелизацију (метод је развио Георге Ницолас Папаницолаоу, грчки лекар и патолог који је живео од 1883-1962 и до данас се изводи у модификованом облику). Процена се одвија у часовима ПАП (Папаницолаоу) од И до В, према нормалном налазу до ћелијских промена, хитна сумња на тумор потврђује потребу за тренутним разјашњењем узимањем узорка ткива.
Класификација према Папаницолаоу
- ПАП И - Нормална ћелијска структура
- Налаз је нормалан, нема никаквих абнормалности, контрола након годину дана у оквиру прегледа прегледа рака.
- ПАП ИИ - Упалне и метапластичне промене
- Промене ћелије нису сумњиве, већином их изазивају бактерије или друге клице, ако је потребно преглед након 3 месеца и могуће лечење упале.
- ПАП ИИИ - Тешке упалне или дегенеративне промене, процена да ли
Промјене су злонамјерне и није могуће са сигурношћу- Налаз је нејасан; могуће лечење антибиотицима или хормонима; краткотрајна контрола након отприлике 2 недеље; ако Пап ИИИ траје, ткивна (хистолошка) процена (хистологија) Важно.
- ПАП ИИИ Д - Ћелије показују благо до умерено атипичне промене ћелија
- Налаз је нејасан; ова промена је углавном повезана са уобичајеном ХПВ инфекцијом. Преглед је довољан након 3 месеца, а хистолошка истрага је потребна само ако се поново појави.
- ПАП ИВ а - тешка ћелијска дисплазија или карцином ин ситу (преканцерозна болест)
- Хистолошки преглед уз помоћ куретаже (стругање) и колоноскопије / хистероскопије.
- ПАП ИВ б - тешка ћелијска дисплазија или карцином ин ситу (рак у раној фази), ћелије
злоћудни рак се не може искључити- Захтева фино ткивно (хистолошко) разјашњење помоћу конизације (види доле) или биопсије (добијање узорка ткива), терапије у зависности од налаза и породичног планирања пацијента.
- ПАП В - Ћелије претпостављено злоћудног карцинома (малигног тумора), тумор је очигледно малигни
- Захтевати ткивно (хистолошко) разјашњење помоћу конизације (види доле) или биопсије (добијање узорка ткива). Терапија: уклањање материце (хистеректомија).
Током гинеколошког прегледа, цервиксу је доступан колпоскопијом (дословно: „зрцаљење вагине“ из грчког колпо = вагина, скопие = поглед / поглед). Ову дијагнозу, која се користи за рано откривање рака грлића материце, увео је 1920-их Ханс Хинселманн. Цервикс се прегледа специјалним микроскопом (Колпоскоп) гледано под оптималним осветљењем са шест до двадесет пута увећањем.
Користећи узорак сирћетне киселине, прекурсоре (тзв. Преканцерозне лезије) и промене на слузокожи повезане са повећаним ризиком од рака су видљиве (нпр. као Метаплазија именована трансформација матернице у вагиналну слузницу као резултат стално понављајуће упале; До одређене мере, међутим, ова трансформација мукозе је такође нормална и може се открити код свих жена након пубертета).
Међутим, пошто су нормалне слузнице обојене и узорком сирћетне киселине, тамно смеђе до црне боје мрље искључиво здравих ћелија коришћењем такозваног Сцхиллеровог јод теста је корисно за разликовање здравог и болесног ткива.
Основа овог доказа је хемијска реакција гликогена која се налази у нормалним ћелијама (џиновски молекул који се састоји од неколико хиљада састојака шећера и који служи као складишни медијум) са јодом да би се створио смеђи продукт реакције.
Патолошки измењена слузокожа (тзв. Метапластична слузница настала због упале или прекурсора рака), с друге стране, садржи мало гликогена и стога мрље мало или уопште не боје.
Сам колпоскоп није убачен у вагину, већ је постављен испред њега. Да би се отворили вагинални зидови, гинеколог користи спекулум (латински: ручно огледало; у облику цеви, у облику лијевка или лопатице за уметање у природне телесне шупљине). Посебним малим пинцетама могуће је уклонити мале комаде ткива и прегледати их под микроскопом. Поред пуког проматрања, колпоскоп омогућава и прављење фотографија и видео записа у сврху документације.
Циљ колпоскопије је класификовати степен озбиљности када се открију патолошке промене. Одлучујући фактори укључују Боја, квалитет површине и обојивост сумњивог дела ткива јодом. Површно бељење слузнице (звано леукоплакија) може бити безопасно или указивати на основни прекурсор рака. Црвене тачкице или шипке (назване "мозаик") одговарају посудама које досежу површину и увек су сумњиве за злонамерну промену.
За сада позитиван ефекат у превенцији рака још увек није доказан. Међутим, колпоскопија нам се чини као врло корисна као превентивна мера. Колпоскопија није обухваћена обимом услуга ГКВ-а (законом прописаног здравственог осигурања).
Прочитајте и чланак: Биопсија грлића материце.
Терапија рака грлића материце
Постоје различити нивои лечења:
- Превенција (профилакса)
- Конизација
- Уклањање материце (хистеректомија)
Могућности пензије
Постоје веома добре превентивне мере против рака грлића материце, тако да је последњих година било јасније Смањење ове болести у индустријализованим земљама. Примарна превенција је спречавање инфекције ХПВ вирусима. У ту сврху постоји ХПВ-вакцинација (види доле).
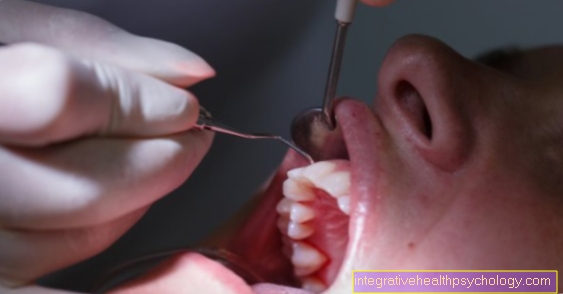
Секундарна превенција је подржана од стране годишњи преглед код гинеколога реализирано. Свака жена, без обзира да ли је вакцинисана или не, треба да се подвргне овом прегледу. Истрага ће Препоручује се од 20. године. Овај преглед укључује процену грлића матернице од стране гинеколога и брис (брис цервикса). Овај брис се узима са два места дрвеном лопатицом / памучним брисом. Узорак се затим равномерно расподељује на стакалцу и обоји помоћу Папаницолаоу методе бојења. Стога је тест такође колоквијално познат као ПАП тест. Овим брисом може се открити преканцерозни и постојећи карцином рано како би се могла брзо применити терапија.
Вакцинација против рака грлића материце

Након обећавајућих резултата на експериментима на животињама, научници су сада могли показати у клиничким студијама да је новоразвијена вакцина веома ефикасна са мало нуспојава.
Вакцина се састоји од протеина који одговарају онима из овојнице хуманог папилома вируса. Вакцинација стимулише имуни систем да производи самозаштитне протеине (такозвана антитела) против вируса који узрокују рак, упоредив са тренингом. Ефекат вакцинације је појачан помоћном супстанцом која такође активира имуни систем (такозвани адјуванс). Доказана је ефикасна заштита за жене од 25 до 55 година старих више од 4,5 година.
Вакцина је први пут одобрена у САД-у 2006.
Вакцинација против рака грлића материце такође је могућа у Немачкој од 2007. године.
Међутим, пошто ово не нуди 100% заштиту, не може заменити превентивне тестове размаза (вакцина је до сада била ефикасна само против две најопасније врсте вируса вируса, које су одговорне за око 70% свих карцинома грлића материце).
За становништво се планирају широки програми вакцинације јер је инфекција вирусом хуманог папилома висока: између 70% и 80% свих жена у Немачкој, Аустрији и Швајцарској ће се заразити ХПВ-ом током живота.
Инфекција се обично зацели у року од 12 до 18 месеци, тако да на пример позитиван тест на вирус ни на који начин није повезан са постојећим или каснијим раком у развоју. Међутим, важно је напоменути да је вакцинација само превентивног карактера: инфекција вирусом се не може излечити.
Стога се планира, посебно старосна група од девет до дванаест година (пубертет) пре првог сексуалног контакта до вакцинисати. Вакцинација не би користила само девојчицама, већ и дечацима: Цепиво уведено у Немачкој почетком 2007. године је намењено и за заштиту од вируса који изазивају бенигне брадавице гениталних органа (који су безопасни у односу на рак грлића материце и због тога се називају врстама ниског ризика). .
Будући циљ је употреба вакцинације за ограничавање рака грлића материце и свих прелиминарних стадија на минимум који се више не може свести.
Трошкови вакцинације
За превенцију рака грлића материце, у Немачкој су тренутно одобрене три вакцине које штите од разних ХПВ вируса. Вакцина Церварик штити од вируса сојева ХПВ 16 и 18, док Гардасил штити од ХПВ типа 16, 18, 11 и 6. Последња одобрена вакцина Гардасил9 такође штити од вируса сојева 31, 33, 45, 52 и 58.
Тхе Цена по ињекцији Износ на око 155 евра. Са три ињекције за основну имунизацију трошкови су 465 евра. Ако вам требају само две ињекције, то је 310 евра. Цена вакцинације ће бити за Дјевојке старости између 12 и 17 година покривају здравствено осигурање. Међутим, многе здравствене куће покривају и вакцинацију до 26. године. Због тога је препоручљиво питати здравствено осигуравајуће друштво.
Конизација
Промене ткива за које се сумња да су рак треба да буду исечене из грлића матернице у облику стошца (тзв. Конизација). Процењује се да се 50 хиљада ових хируршких интервенција тренутно изводи у Немачкој сваке године.
Општа конизација није потребна у сваком случају, већ поступак који зависи од фазе према појединачним налазима у складу са тренутним смерницама.
Уклањање материце (хистеректомија)

У напреднијим фазама уклања се цела матерница (мед. хистеректомија) укључујући апарат за држање везивног ткива, вагиналну манжетну и околно подручје Лимфни чворови средства избора (тзв. Вертхеимова радикална операција). Понекад их још има радиотерапија и или хемотерапија потребан.
Као и код било којег рака, важно је осигурати да се праћење неге спроводи доследно: свака три месеца прве три године, свака четири месеца још две године и сваких шест месеци после пет година.